Fakten zu Tuberkulose
Symptome – Diagnose – Therapie
Bei der Tuberkulose (TB, früher auch als Schwindsucht bezeichnet) handelt es sich um eine meist langsam verlaufende Infektion der Lunge und anderer Organe durch das Mycobacterium tuberculosis. Neben HIV und Malaria zählt TB weltweit zu den häufigsten Infektionskrankheiten: Laut der Weltgesundheitsorganisation (WHO) infizieren sich jedes Jahr rund 10 Millionen Menschen neu. Die Übertragung erfolgt in der Regel durch eine Tröpfcheninfektion.
Ist das Immunsystem intakt, können diese Bakterien Jahrzehnte im Körper überdauern, ohne, dass ein*e Patient*in an TB erkrankt (sog. latente Infektion). Unter- oder Mangelernährung, schlechte Hygienebedingungen, dauerhaft hohe Anstrengungen bzw. Stress oder schwere Krankheiten wie HIV/AIDS oder Diabetes führen zur Schwächung des Immunsystems: Die Krankheit kann ausbrechen. Viele dieser Faktoren stehen in Wechselwirkung mit Armut, weshalb TB als „armutsassoziiert“ gilt und die verletzlichsten Gesellschaftsgruppen betrifft.
Symptome
Symptome der Krankheit sind andauernder Husten, manchmal mit blutigem Auswurf, Schwächegefühl, Nachtschweiß, Fieber, Appetitlosigkeit und Gewichtsabnahme. Von vielen Patient*innen kann dies zunächst eher als eine Erkältung wahrgenommen werden. Hinzu kommt, dass Menschen in Entwicklungsländern in vielen Fällen keinen oder nur sehr eingeschränkten Zugang zur Gesundheitsversorgung haben. Wenn jemand nicht zum Arzt geht, kann das aber auch soziale Gründe haben – beispielsweise die Angst vor Stigmatisierung.
Diagnose
Die Diagnose einer TB-Infektion kann nur durch den direkten Nachweis von Tuberkulosebakterien gesichert werden, zum Beispiel durch die mikroskopische Untersuchung von Sputum (ausgehustete Absonderung der Atemwegsschleimhaut). Seit einigen Jahren wird vermehrt das relativ schnelle sog. GeneXpert-Testverfahren angewendet, dessen Einsatz auch von der WHO empfohlen wird: Das molekularbiologische Analysegerät kann auch eine geringere Anzahl von Erregern verlässlich nachweisen und zugleich einfache (nicht mehrfache) Resistenzen identifizieren. Es ist daher besonders für Personen geeignet, bei denen bereits der Verdacht eines resistenten TB-Stammes vorliegt. Auch in den Projekten der DAHW Deutsche Lepra- und Tuberkulosehilfe e. V. wird GeneXpert verstärkt eingesetzt.
Dennoch bleiben TB-Erkrankungen oft zunächst unentdeckt, weil nicht genügend Bakterien ausgehustet worden sind. Hier können Röntgenuntersuchungen unterstützend bei der Diagnose helfen. Zudem stehen neuere Bluttests wie der Gamma-Interferon-Test zur Verfügung. Sie sind zwar einfach anzuwenden, können aber nicht zwischen der reinen Infektion mit dem TB-Erreger und einer ausgebrochenen Tuberkulose unterscheiden.
Therapie
Die weltweit standardisierte Therapie einer Tuberkulose-Erkrankung besteht aus der mindestens sechsmonatigen Einnahme der vier Antibiotika Rifampicin, Isoniazid, Ethambutol und Pyrazinamid – die beiden letzten jedoch lediglich in den ersten beiden Monaten. Für die Behandlung von multiresistenter Tuberkulose hat die WHO 2019 neue Behandlungsrichtlinien herausgegeben Die TB-Therapie ist in den meisten Ländern kostenfrei. Allerdings haben die Patient*innen wegen der Erkrankung oft kein Einkommen und müssen dennoch häufig Kosten tragen wie zum Beispiel für Medikamente gegen Nebenwirkungen oder Transportwege zur Gesundheitsstation. Deshalb können sich manche Patient*innen die Therapie nicht leisten oder sie brechen die Behandlung vor dem Abschluss ab. Damit steigt jedoch das Risiko, dass sich die TB zu einer resistenten Form entwickelt. Immer wieder sind es aber auch Fehler seitens der nationalen Gesundheitssysteme, die für eine unterbrochene Medikamenteneinnahme und damit für die Gefahr der Resistenzbildung verantwortlich sind.
Ohne Behandlung stirbt jede*r dritte Patient*in an Tuberkulose, von den Überlebenden behält jede*r Zweite bleibende Schäden an den inneren Organen. Ein erneuter Ausbruch der Krankheit bei nicht austherapierten Patient*innen ist jederzeit möglich, sobald das Immunsystem wieder geschwächt ist.
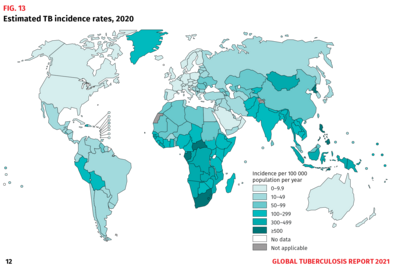
Weltweite Verbreitung – das Problem mit den Zahlen
TB ist nach wie vor eine der tödlichsten Infektionskrankheiten der Welt. Etwa 10 Mio. erkranken neu and dieser vermeidbaren und heilbaren Krankheit, davon ca. 1,1 Mio. Kinder. Jeden Tag verlieren über 4100 Menschen ihr Leben durch Tuberkulose. Dies gilt es zu verhindern.
Besonders Gefährdete Personengruppen
Die meisten TB-Fälle treten in den bevölkerungsreichen Ländern Asiens auf. Aber auch in vielen Ländern im Süden Afrikas ist die Tuberkulose nach wie vor eine weit verbreitete Krankheit, die viele Menschenleben kostet. Eine besondere Entwicklung gibt es leider seit Jahren in den Ländern der ehemaligen Sowjetunion: Hier erkranken zwar weniger Menschen, aber 20 bis 50 Prozent der diagnostizierten Patient*innen haben eine schwer behandelbare resistente Tuberkulose (siehe Faktenblatt „TB-Resistenzen“).
Die Daten, die von der WHO jedes Jahr im „Global Tuberculosis Report“ veröffentlicht werden, basieren auf Zahlen, die von den nationalen TB-Kontrollprogrammen oder Gesundheitsministerien gemeldet werden. Doch dabei handelt es sich nicht immer um tatsächlich registrierte Fälle: Weil viele nationale Gesundheitssysteme schlecht ausgestattet sind und es an qualifiziertem medizinischem Personal fehlt, werden häufig nicht alle erkrankten Menschen erfasst und auf Grundlage eigener Untersuchungen Hochrechnungen für die Statistik erstellt.
Besonders schwierig ist die Situation in Slums, Flüchtlingssiedlungen oder entlegenen Regionen: Hier sind die Menschen oft gar nicht registriert, der Zugang zu meist kilometerweit entfernten Gesundheitszentren ist schwer bis unmöglich. Aufgrund der massiven Diagnose-Lücke geht die WHO davon aus, dass 2020 weltweit ca. 30 Prozent aller TB-Fälle (das entspricht etwa drei Mio.) keinen Zugang zu medizinischer Hilfe haben. Immer noch eine viel zu hohe Zahl.
The Global Fund
2002 wurde der Globale Fonds („The Global Fund“) eingerichtet, mit dem nationale Maßnahmen gegen die globalen Epidemien Aids, Tuberkulose und Malaria finanziert werden. Diese Partnerschaft zwischen Regierungen, Zivilgesellschaft, Privatwirtschaft und betroffenen Gemeinschaften arbeitet eng mit anderen bilateralen und multilateralen Organisationen zusammen, um die bestehenden Bemühungen zur Bekämpfung der drei Infektionskrankheiten zu ergänzen. 2018 wurden 5,2 Mio. TB-Betroffene mit Unterstützung des Globalen Fonds behandelt. Bis Mitte 2019 stellte der Globale Fonds weltweit Finanzmittel in Höhe von insgesamt knapp 42 Mrd. US-Dollar zur Verfügung, Deutschland steuerte mehr als 2,5 Mrd. Euro bei (Stand Mai 2018). Im Herbst 2019 fand die sechste Wiederauffüllungskonferenz des Globalen Fonds statt. Dabei sagten die Geber 14 Milliarden US-Dollar für den Zeitraum 2020 bis 2022 zu. (Quelle BMZ).
Zahlen TB-Neuerkrankungen
| Daten / Jahr | Neuerkrankungen weltweit (WHO) | Todesopfer weltweit (WHO) | Neuerkrankungen Deutschland (RKI) |
|---|---|---|---|
| 2007 | 9,4 Mio. | 1,77 Mio. | 5.051 |
| 2008 | 9,4 Mio. | 1,86 Mio. | 4.579 |
| 2009 | 8,8 Mio. | 1,70 Mio. | 4.478 |
| 2010 | 8,7 Mio. | 1,45 Mio. | 4.420 |
| 2011 | 8,8 Mio. | 1,42 Mio. | 4.329 |
| 2012 | 8,9 Mio. | 1,30 Mio. | 4.233 |
| 2013 | 9,0 Mio. | 1,46 Mio. | 4.352 |
| 2014 | 9,6 Mio. | 1,49 Mio. | 4.533 |
| 2015 | 10,4 Mio. | 1,79 Mio. | 5.865 |
| 2016 | 10,4 Mio. | 1,70 Mio. | 5.915 |
| 2017 | 10,0 Mio. | 1,60 Mio. | 5.486 |
| 2018 | 10,0 Mio. | 1,50 Mio. | 5.429 |
| 2019 | 10,0 Mio | 1,50 Mio. | 4.791 |
| 2020 | 10,0 Mio | 1,50 Mio | 4.127 |
Quellen: Welt-TB-Bericht WHO, Robert-Koch-Institut RKI; für das Jahr 2021 liegen noch keine Zahlen vor.
Antibiotika-Resistenzen bei Tuberkulose
Werden Antibiotika nicht regelmäßig eingenommen oder wird eine Antibiotika-Therapie abgebrochen, bevor alle Bakterien getötet sind, führt das dazu, dass die überlebenden Bakterien Resistenzen gegen die Medikamente entwickeln. Die Medikamente werden somit wirkungslos. Etwa 500.000 Menschen erkrankten laut Weltgesundheitsorganisation WHO 2020 an einer multiresistenten Tuberkulose.
Von einer Resistenz betroffene TB-Patient*innen müssen in der Folge spezielle, oft weniger wirksame Medikamente mit meist schwerwiegenden Nebenwirkungen einnehmen. Auch die Therapiezeit verlängert sich von sechs Monaten auf bis zu zwei Jahre. Diese Medikamente sind zudem häufig deutlich teurer. Wird auch diese Therapie nicht bis zum Ende durchgehalten, entwickeln die Erreger weitere Resistenzen, wodurch die Auswahl effektiver Ausweichmedikamente („Second Line“) und damit die Chance auf einen Behandlungserfolg erheblich gemindert werden.
Es gibt diese Formen resistenter TB:
Einfache Resistenz
Ist der Bakterienstamm gegen eines der vier Antibiotika der Standard-Therapie resistent, muss man dieses austauschen und die Therapie verlängern.
Multiresistente Tuberkulose (MDR-TB)
Hier haben die TB-Erreger Resistenzen gegen Rifampicin und Isoniazid entwickelt, die beiden wichtigsten Medikamente der Standard-Therapie. Oft sind die Bakterien gegen weitere Medikamente resistent. Nach einer sehr aufwendigen Testung der Wirksamkeit einzelner Medikamente, müssen mindestens vier noch wirksame Medikamente zur Therapie kombiniert werden.
Extensiv resistente Tuberkulose (XDR-TB)
Bakterienstämme der XDR-TB haben zusätzlich zu den Resistenzen der MDR-TB auch Resistenzen gegen die Medikamentengruppe der sog. Fluorchinolone. Dadurch wird die Auswahl der Ersatzmedikamente weiter eingeschränkt.
Ausweichmedikamente: teuer und meist schlecht verträglich
Viele der Ausweichmedikamente sind durch ihren vorhandenen Patentschutz teuer und in Entwicklungsländern für die meisten Menschen unerschwinglich. Nebenwirkungen treten oft und heftig auf, beispielsweise schwere Schädigungen des Nervensystems oder Hörschäden bis zur Taubheit.
Auch die Diagnose einer resistenten TB ist sehr aufwendig und teuer. In Entwicklungsländern gibt es nur wenige Labore, die eine Isoniazid-Resistenz der MDR-TB und die XDR-TB eindeutig identifizieren können. So sterben viele Patient*innen während der bis zu zwei Jahre dauernden MDR-Behandlung, weil die Bakterien zusätzliche Resistenzen im Sinne einer XDR-TB hatten.
Darüber hinaus können auch gegen Ausweichmedikamente Resistenzen vorliegen. Die betroffenen Patient*innen können lediglich darauf hoffen, dass die neu in der Forschung befindlichen Medikamente bald fertig entwickelt und getestet sind (siehe hierzu Faktenblatt „Forschung“). Allerdings werden die oft nur schwach ausgebildeten Gesundheitssysteme in Entwicklungs- und Schwellenländern diese teuren, aber lebensrettenden Medikamente nicht bereitstellen können. So kann Tuberkulose aus Gründen der Armut Betroffene das Leben kosten.